TECHNIQUES
Prélèvement chirurgical de sperme
TECHNIQUES
Prélèvement chirurgical de sperme
La récupération chirurgicale de sperme est une procédure chirurgicale qui prélève le sperme directement des testicules. Cette technique est généralement associée à un traitement de fertilité complémentaire, comme l’injection intracytoplasmique de spermatozoides (ICSI).
En l’absence de spermatozoïdes vivants dans l’éjaculat, il est possible de les obtenir en utilisant différentes procédures dont le choix dépend des possibilités de recueil de sperme et des préférences du patient. Trois objectifs principaux devraient être atteints lors de la recherche de spermatozoïdes:
- l’acquisition d’un nombre suffisant de spermatozoïdes pour une utilisation immédiate et une cryoconservation (processus de congélation et de stockage),
- récupérer les spermatozoïdes de la plus haute qualité,
- minimiser les dommages à l’appareil reproducteur, préservant ainsi la possibilité de futures tentatives de récupération et la fonction testiculaire.
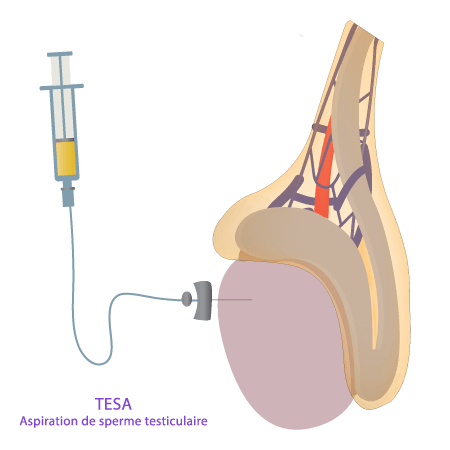
Voici les procédures les plus utilisées :
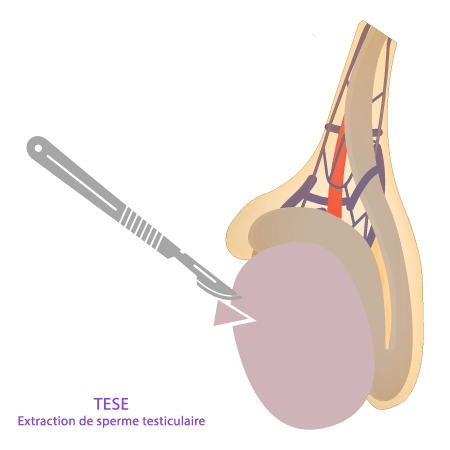
TESE est souvent utilisé pour diagnostiquer la cause de l’azoospermie. Il peut également obtenir suffisamment de tissus pour l’extraction de spermatozoïdes. Le sperme peut être utilisé frais ou congelé (« cryopréservé »). Le TESE se fait souvent par l’urologue après une anesthésie de courte durée ou au bloc opératoire. Plusieurs petites incisions dans les testicules seront parfois necessaire pour récupérer suffisamment de spermatozoïdes pour l'ICSI et la congelation.
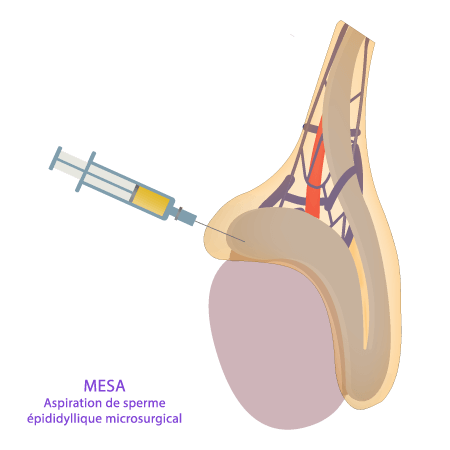
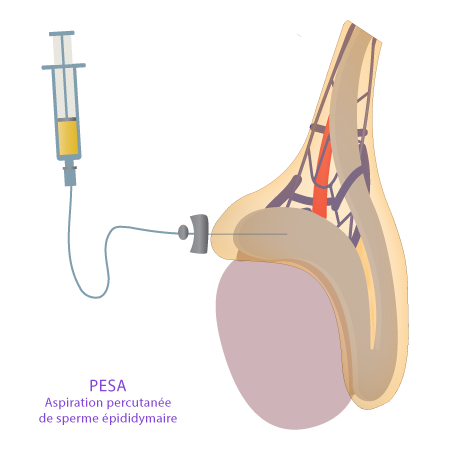
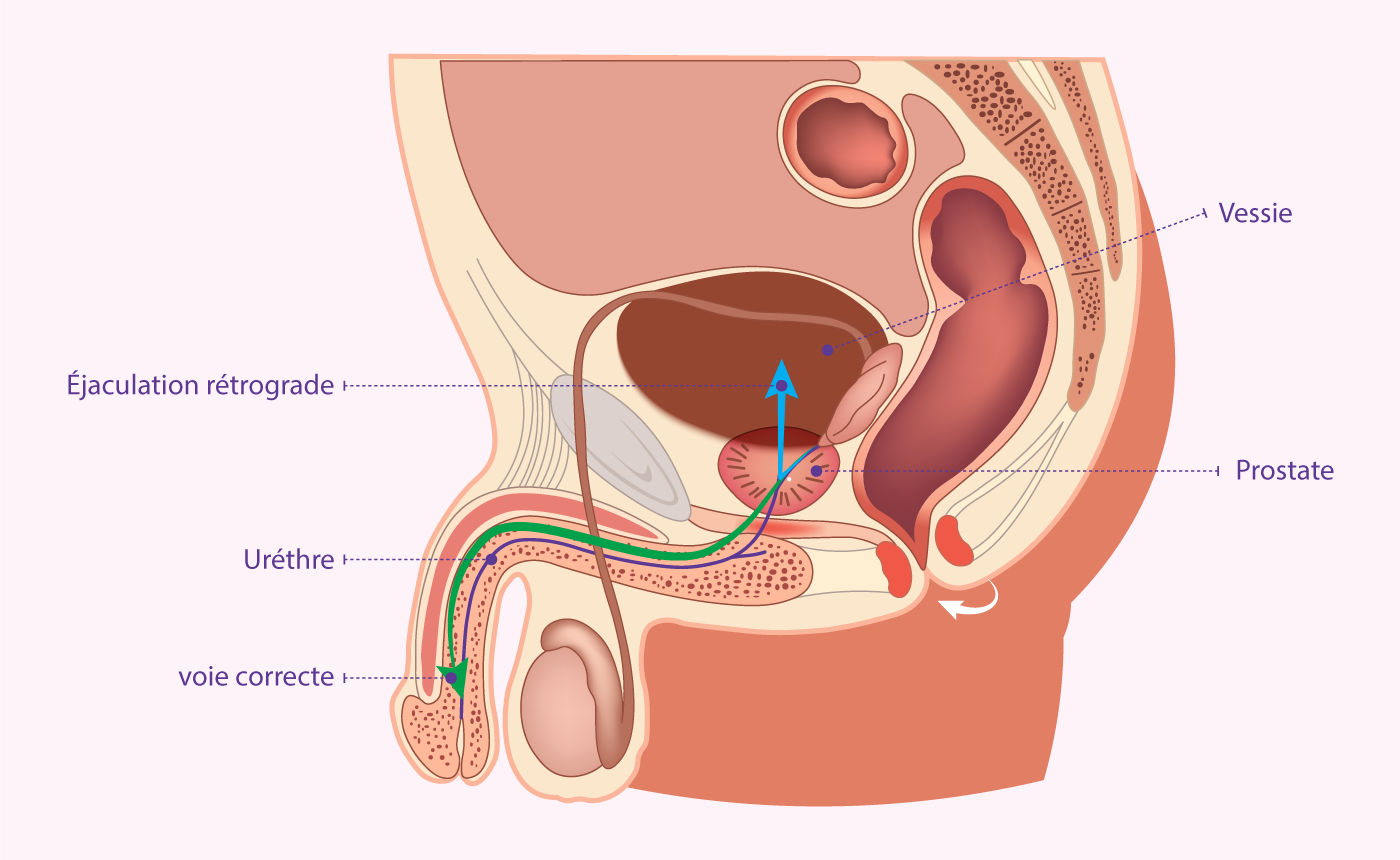
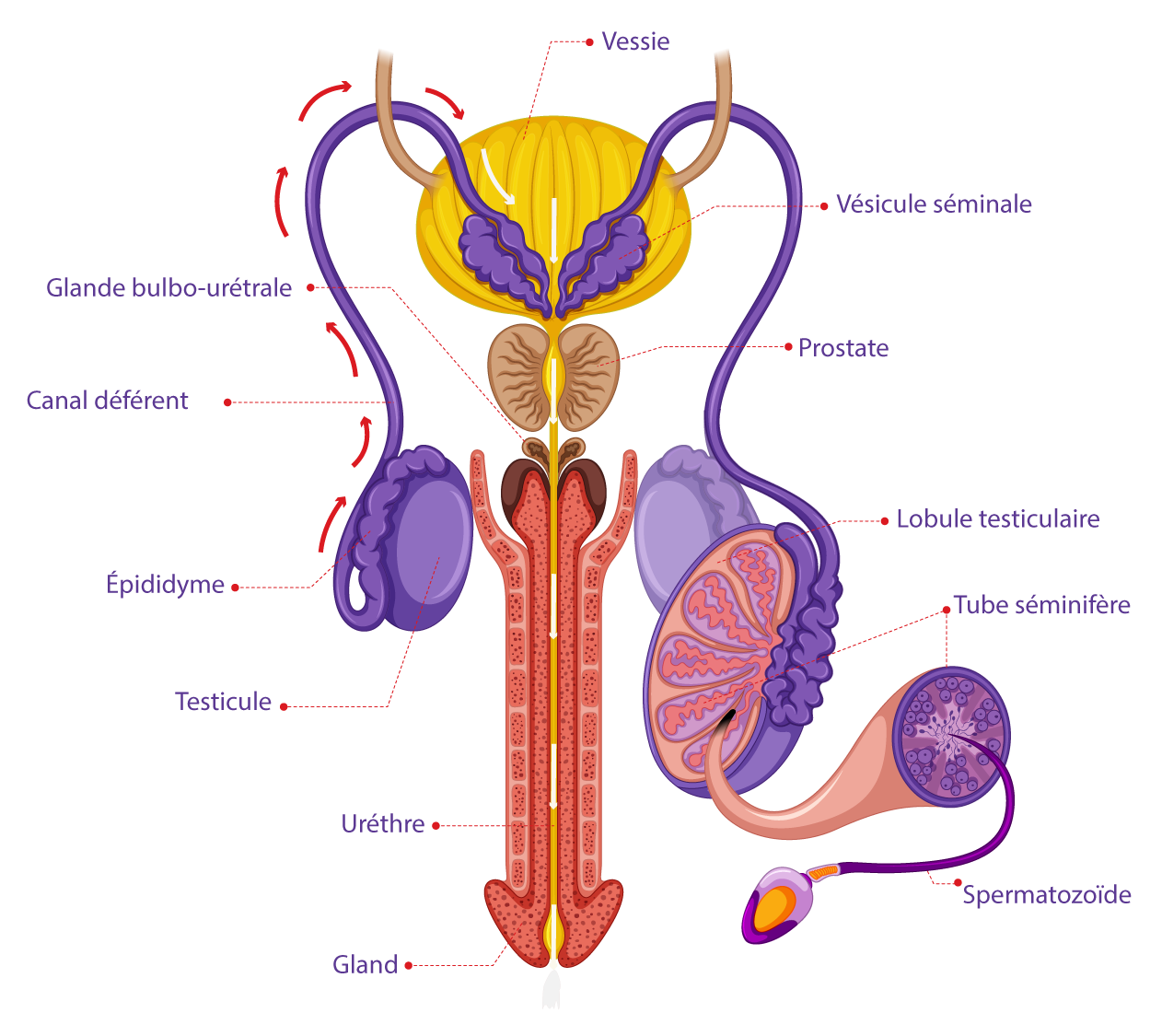
Appareil reproducteur masculin & cheminement des spermatozoïdes
Il s’agit toujours d’un contexte d’infertilité masculine avec spermatozoïdes des hommes qui ont très peu ou pas de spermatozoïdes dans le liquide spermatique (azoospermie), ou des hommes qui ne sont pas en mesure d’éjaculer. Dans ces cas, les spermatozoïdes peuvent être prélevés dans d’autres parties de l’appareil reproducteur. Le prélèvement de spermatozoïdes est couplé à la fécondation in vitro (FIV) et l’injection intracytoplasmique de spermatozoïdes (ICSI).
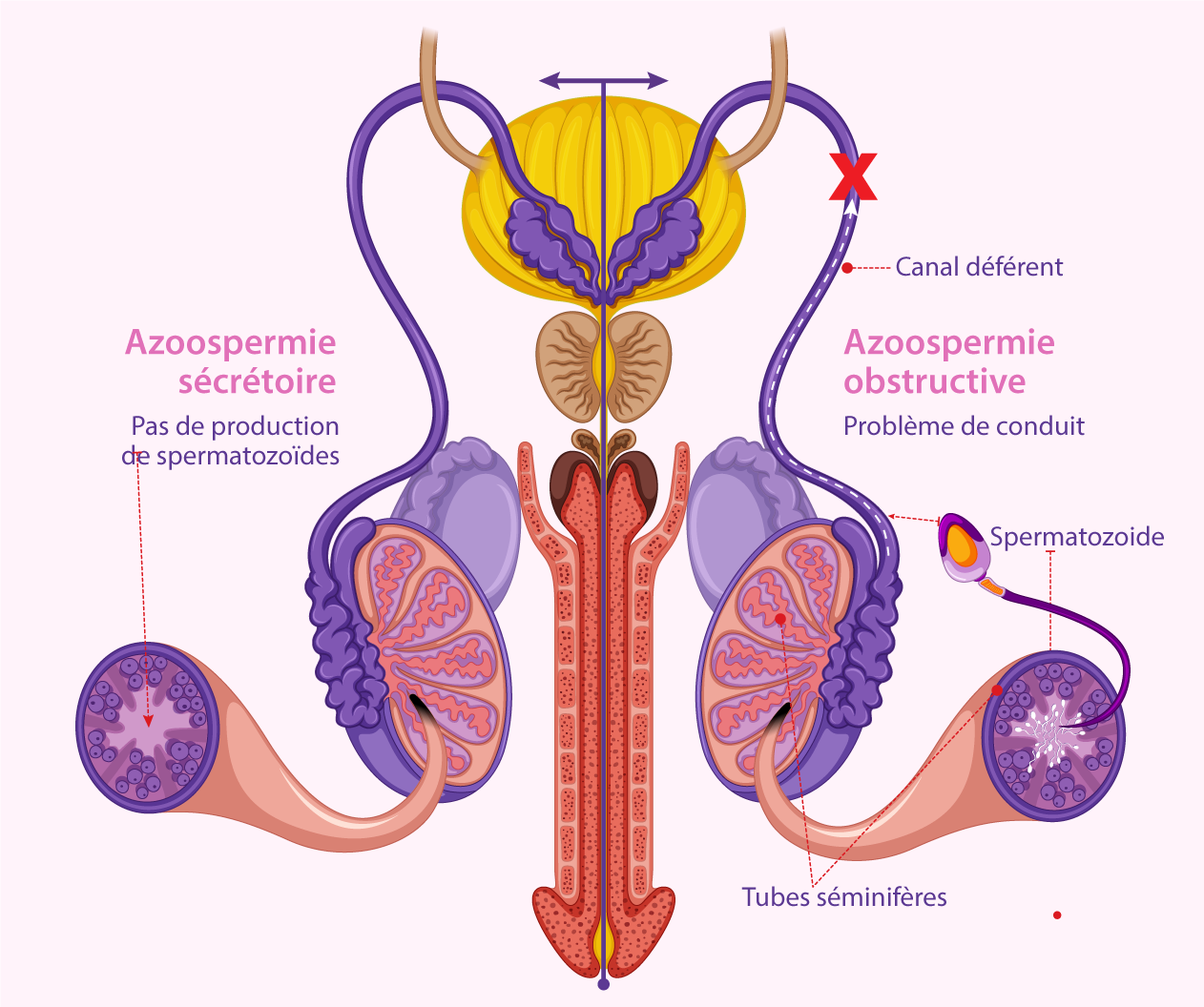
L’azoospermie: Les 2 principaux types d’azoospermie sont l’azoospermie obstructive et l’azoospermie non obstructive.
- Azoospermie obstructive : les testicules fabriquent des spermatozoids, mais un bloc dans le tractus reproducteur les empêche d’etre éjaculés. (c’est le principe de la vasectomie : chirurgie à but contraceptif masculin utilisée pour empêcher le cheminement des spermatozoïdes à travers les canaux.) Parfois, il n’y a pas de canal déférent en raison d’une anomalie congénitale (mucoviscidose.) Il peut également y avoir des blocs dans l’épididyme et le canal éjaculateur. Parfois, le canal déférent peut avoir des dommages suite à une réparation de hernie ou d’une autre chirurgie. L’azoospermie obstructive peut être corrigée chirurgicalement.
- Azoospermie sécrétoire (non obstructive) : il s’agit d’une absence totale de fabrication de spermatozoïdes ou parfois la quantité fabriquée est tellement faible qu’aucun spermatozoïde n’apparait dans l'ejaculat. Les tests d’hormones sanguines et les tests génétiques peuvent aider à trouver la cause.
L'azoospermie
L’anejaculation ou l’éjaculation rétrograde peut être causée par des blessures, des conditions médicales ou chirurgicales, notament:
- Lésion médullaire
- Diabète avancé
- Sclérose en plaques
- Problèmes psychologiques
- Chirurgie pelvienne
Votre urologue peut diagnostiquer ces conditions en vérifiant la presence des spermatozoïdes dans votre urine après un orgasme. Si des spermatozoïdes de qualité ne peuvent pas être obtenus naturellement, le prélèvement chirurgical peut être nécessaire.
Il est rare de ne pas trouver de spermatozoids en cas d’azoospermie obstructive.
Avec l’azoospermie non obstructive, le sperme peut ne pas être récupéré dans 20% à 80% des cas. Cela dépend de ce qui a causé l’azoospermie non obstructive.
Il y a toujours le risque qu’aucun spermatozoid ne soit trouvé. Cela peut être lourd à assumer émotionnellement. Les couples devraient envisager cette possibilité et discuter avec leur médecins avant l’intervention.
Si aucun spermatozoïde n’est récupéré, vous pouvez envisager d’adopter un enfant.
La récupération après le prélèvement testiculaire ou épididymaire dépend de la méthode utilisée mais elle est généralement rapide. Dans le cas de PESA, les patients commencent généralement des activités normales le lendemain. Pour les autres traitements, les patients sont généralement conseillés pour un repos de 48 heures au lit et l’application d’un pack de glace au scrotum. Ils sont invités à reprendre un régime alimentaire normal et à revenir à leurs activités dans les 3-4 jours. S’il y a des points de suture, il faut plus de temps pour guérir. Le patient doit s’abstenir d’exercer des activités sportives, de soulever des poids ou d'avoir des rapports sexuels pendant environ 2 semaines.
Votre médecin vous prescrira des médicaments pour soulager la douleur. Des antibiotiques peuvent également être administrés avant et/ou après le prélèvement de spermatozoïdes pour réduire le risque d’infection.
Le prélèvement de spermatozoïdes est considéré comme une chirurgie de routine, et l’intervention est relativement indolore lorsqu’elle est effectuée sous anesthésie locale. Les risques associés au prélèvement de spermatozoïdes sont mineurs. Cela dit, chaque procédure de récupération de sperme realisee dans notre centre, l'est avec le plus de soins, afin de minimiser les risques énumérés ci-dessous :
- Enflure et Ecchymoses : Dans certains cas, le prélèvement de spermatozoïdes peut entraîner un léger gonflement ou des ecchymoses, mais soyez assurés que l’inconfort s’atténuera en quelques jours.
- Infection: Lorsqu’elle est pratiquée dans des conditions non strictement hygiéniques, toute intervention invasive peut entraîner une infection. Dans notre center, nos installations hygiéniques et salubres sont propices aux chirurgies de routine et compliquées.
- Extraction insuffisante de sperme : Si les spermatozoïdes adéquats ne sont pas extraits pendant le processus de récupération, la procédure peut devoir être répétée.
- Le risque de ne pas trouver de sperme.
Services
- Diagnostic de Fertilité
- Examens de Fertilité Femme
- Examens de Fertilité Homme
- Stimulation Ovarienne
- Insémination Intra-Utérine (IIU)
- Fécondation In Vitro (FIV)
- Cas Complexes en AMP
- Congélation Ovocytaire
- Congélation du Sperme
- Congélation d’Embryons
- ICSI (injection intra-cytoplasmique de spermatozoïdes)
- IMSI (Intracytoplasmic Morphologically Selected Sperm Injection)
- Prélèvement chirurgical de sperme
- Éclosion Assistée (Hatching)
- Le Scratching Endométrial
- Transfert d’Embryons
- Vitrification
- Rajeunissement Ovarien
- Infertilité Masculine
- Tests Génétiques
- Drilling Ovarien
- Laparoscopie
- Myomectomie
- Reperméabilisation Tubaire
- Salpingectomie Pre-FIV
- Soutien aux Patients
La récupération chirurgicale de sperme est une procédure chirurgicale qui prélève le sperme directement des testicules. Cette technique est généralement associée à un traitement de fertilité complémentaire, comme l’injection intracytoplasmique de spermatozoides (ICSI).
En l’absence de spermatozoïdes vivants dans l’éjaculat, il est possible de les obtenir en utilisant différentes procédures dont le choix dépend des possibilités de recueil de sperme et des préférences du patient. Trois objectifs principaux devraient être atteints lors de la recherche de spermatozoïdes:
- l’acquisition d’un nombre suffisant de spermatozoïdes pour une utilisation immédiate et une cryoconservation (processus de congélation et de stockage),
- récupérer les spermatozoïdes de la plus haute qualité,
- minimiser les dommages à l’appareil reproducteur, préservant ainsi la possibilité de futures tentatives de récupération et la fonction testiculaire.
Voici les procédures les plus utilisées :
TESE est souvent utilisé pour diagnostiquer la cause de l’azoospermie. Il peut également obtenir suffisamment de tissus pour l’extraction de spermatozoïdes. Le sperme peut être utilisé frais ou congelé (« cryopréservé »). Le TESE se fait souvent par l’urologue après une anesthésie de courte durée ou au bloc opératoire. Plusieurs petites incisions dans les testicules seront parfois necessaire pour récupérer suffisamment de spermatozoïdes pour l'ICSI et la congelation.




Appareil reproducteur masculin & cheminement des spermatozoïdes

Il s’agit toujours d’un contexte d’infertilité masculine avec spermatozoïdes des hommes qui ont très peu ou pas de spermatozoïdes dans le liquide spermatique (azoospermie), ou des hommes qui ne sont pas en mesure d’éjaculer. Dans ces cas, les spermatozoïdes peuvent être prélevés dans d’autres parties de l’appareil reproducteur. Le prélèvement de spermatozoïdes est couplé à la fécondation in vitro (FIV) et l’injection intracytoplasmique de spermatozoïdes (ICSI).
L’azoospermie: Les 2 principaux types d’azoospermie sont l’azoospermie obstructive et l’azoospermie non obstructive.
- Azoospermie obstructive : les testicules fabriquent des spermatozoids, mais un bloc dans le tractus reproducteur les empêche d’etre éjaculés. (c’est le principe de la vasectomie : chirurgie à but contraceptif masculin utilisée pour empêcher le cheminement des spermatozoïdes à travers les canaux.) Parfois, il n’y a pas de canal déférent en raison d’une anomalie congénitale (mucoviscidose.) Il peut également y avoir des blocs dans l’épididyme et le canal éjaculateur. Parfois, le canal déférent peut avoir des dommages suite à une réparation de hernie ou d’une autre chirurgie. L’azoospermie obstructive peut être corrigée chirurgicalement.
- Azoospermie sécrétoire (non obstructive) : il s’agit d’une absence totale de fabrication de spermatozoïdes ou parfois la quantité fabriquée est tellement faible qu’aucun spermatozoïde n’apparait dans l'ejaculat. Les tests d’hormones sanguines et les tests génétiques peuvent aider à trouver la cause.
L'azoospermie

L’anejaculation ou l’éjaculation rétrograde peut être causée par des blessures, des conditions médicales ou chirurgicales, notament:
- Lésion médullaire
- Diabète avancé
- Sclérose en plaques
- Problèmes psychologiques
- Chirurgie pelvienne
Votre urologue peut diagnostiquer ces conditions en vérifiant la presence des spermatozoïdes dans votre urine après un orgasme. Si des spermatozoïdes de qualité ne peuvent pas être obtenus naturellement, le prélèvement chirurgical peut être nécessaire.
Il est rare de ne pas trouver de spermatozoids en cas d’azoospermie obstructive.
Avec l’azoospermie non obstructive, le sperme peut ne pas être récupéré dans 20% à 80% des cas. Cela dépend de ce qui a causé l’azoospermie non obstructive.
Il y a toujours le risque qu’aucun spermatozoid ne soit trouvé. Cela peut être lourd à assumer émotionnellement. Les couples devraient envisager cette possibilité et discuter avec leur médecins avant l’intervention.
Si aucun spermatozoïde n’est récupéré, vous pouvez envisager d’adopter un enfant.
La récupération après le prélèvement testiculaire ou épididymaire dépend de la méthode utilisée mais elle est généralement rapide. Dans le cas de PESA, les patients commencent généralement des activités normales le lendemain. Pour les autres traitements, les patients sont généralement conseillés pour un repos de 48 heures au lit et l’application d’un pack de glace au scrotum. Ils sont invités à reprendre un régime alimentaire normal et à revenir à leurs activités dans les 3-4 jours. S’il y a des points de suture, il faut plus de temps pour guérir. Le patient doit s’abstenir d’exercer des activités sportives, de soulever des poids ou d'avoir des rapports sexuels pendant environ 2 semaines.
Votre médecin vous prescrira des médicaments pour soulager la douleur. Des antibiotiques peuvent également être administrés avant et/ou après le prélèvement de spermatozoïdes pour réduire le risque d’infection.
Le prélèvement de spermatozoïdes est considéré comme une chirurgie de routine, et l’intervention est relativement indolore lorsqu’elle est effectuée sous anesthésie locale. Les risques associés au prélèvement de spermatozoïdes sont mineurs. Cela dit, chaque procédure de récupération de sperme realisee dans notre centre, l'est avec le plus de soins, afin de minimiser les risques énumérés ci-dessous :
- Enflure et Ecchymoses : Dans certains cas, le prélèvement de spermatozoïdes peut entraîner un léger gonflement ou des ecchymoses, mais soyez assurés que l’inconfort s’atténuera en quelques jours.
- Infection: Lorsqu’elle est pratiquée dans des conditions non strictement hygiéniques, toute intervention invasive peut entraîner une infection. Dans notre center, nos installations hygiéniques et salubres sont propices aux chirurgies de routine et compliquées.
- Extraction insuffisante de sperme : Si les spermatozoïdes adéquats ne sont pas extraits pendant le processus de récupération, la procédure peut devoir être répétée.
- Le risque de ne pas trouver de sperme.
La stimulation simple de l’ovulation suivie d’un rapport sexuel programmé consiste à stimuler la production de follicules par les ovaires grâce à l’administration d’hormones (comprimés ou injections sous cutanée), qui en se développant vont entraîner la libération d’un ou plusieurs ovocytes.
La stimulation de l’ovulation est proposée dans certains cas de troubles de l’ovulation. L’objectif est d’obtenir le développement d’un ou de deux follicules mais pas au-delà, afin de prévenir les risques de grossesses multiples.
Une Insémination Artificielle (IA) consiste à déposer une fraction de spermatozoïdes préalablement préparée dans l’utérus à condition que l’une des deux trompes, au moins, soit perméable. Les spermatozoïdes doivent alors rejoindre les trompes et la fécondation se fait naturellement.
La Fécondation In Vitro (FIV) consiste à reproduire au laboratoire la rencontre de l’ovocyte et du spermatozoïde en dehors de l’organisme (donc in vitro). A l’issue de la tentative, un ou deux embryons seront transférés dans la cavité utérine.
La technique du transfert d’embryon congelé (TEC) consiste à décongeler un embryon (congelé lors d’une précédente tentative de FIV) et à le transférer dans l’utérus de la patiente.
Les embryons sont cryoconservés (maintenus congelés) dans de l’azote liquide au Laboratoire d’AMP.
Suivant la technique de congélation utilisée, les embryons sont décongelées par une méthode lente ou ultra rapide :
La technique lente permet de ramener progressivement l’embryon à une température de 37°C grâce à des bains successifs de milieux de décongélation.
La technique ultra-rapide (réchauffement) consiste à ramener l’embryon à une température de 37°C en quelques secondes.
Quelque soit la technique utilisée, il y a un risque que l’embryon ne résiste pas à la décongélation. Ce risque est moindre pour la technique ultra-rapide (<5%) que pour la technique lente (30%).
Afin de bénéficier d’un transfert d’embryon congelé, votre médecin vous prescrira au préalable un traitement afin de préparer votre endomètre à recevoir l’embryon décongelé.
Le choix du nombre d’embryons à transférer (1 ou 2) se discute lors de la consultation avec votre médecin.
La cryoconservation permet de conserver les embryons de bonne qualité non transférés pour une utilisation ultérieure.
La technique de congélation lente n’est plus réalisée au laboratoire d’AMP. Le réchauffement d’embryons anciennement congelés avec cette méthode reste possible.
La vitrification
La vitrification des embryons est un procédé de congélation ultra rapide qui, contrairement à la congélation conventionnelle, offre l’avantage d’éviter la formation de cristaux à l’intérieur de l’embryon.
Ces cristaux peuvent porter préjudice à la viabilité de l’embryon à cause de dommages provoqués sur les structures cellulaires.
Les taux de survie de l’embryon après dévitrification sont donc excellents (autour de 95%) et cette technique est devenue en quelques années la référence en termes de congélation embryonnaire.